帯状疱疹は、加齢や疲労による免疫力の低下に伴い、50代以上の方や過労気味の世代に多く見られるウイルス性の皮膚疾患です。
放置すると、皮膚が治った後も激しい痛みが続く「帯状疱疹後神経痛(PHN)」などの後遺症が残るリスクがあるため、発症から72時間以内の早めの治療が大切です。
当院では、皮膚科専門医が抗ウイルス薬の内服、痛みを和らげる消炎鎮痛剤の処方など、適切な保険診療を行っています。
「体の片側にピリピリとした痛みがある」「赤い発疹や水ぶくれが出てきた」とお悩みの方は、お気軽にご相談ください。
目次
帯状疱疹とは
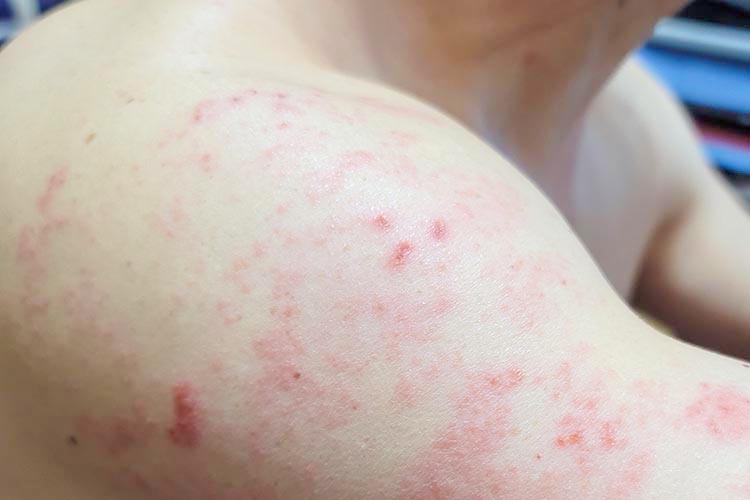
帯状疱疹(たいじょうほうしん)は、皮膚に帯状の赤い発疹や水ぶくれが現れ、強い痛みを伴うウイルス性の皮膚疾患です。
原因となるのは「水痘・帯状疱疹ウイルス(VZV)」というウイルスで、これは子どもの頃にかかった「水ぼうそう」のウイルスと同じものです。
水ぼうそうが治った後も、ウイルスは体内の神経節にひそかに潜伏し、免疫力が低下したタイミングで再び活動を始め、「帯状疱疹」として発症します。
帯状疱疹の好発年齢
年齢を重ねるにつれて免疫力が低下するため、50代以降の方に多くみられますが、強いストレスや過労、病気などによって一時的に免疫力が落ちた若い方にも発症することがあります。
がん治療中の方、糖尿病や膠原病などの基礎疾患をお持ちの方、ステロイドや免疫抑制剤を使用している方なども注意が必要です。
帯状疱疹は適切な治療が遅れると痛みが長引いたり、後遺症が残ったりすることもあるため、早期の診断と治療が非常に重要です。
帯状疱疹の症状
帯状疱疹は、過去に水ぼうそうに感染した際に神経節に潜伏したウイルスが、免疫機能の低下をきっかけに再活性化することで発症します。神経の通り道に沿って、体の片側だけに症状が現れるのが特徴です。
主な症状
ピリピリとした違和感や痛みが数日続いた後、その部位に沿って虫刺されたような赤い斑点が現れ、やがて透明な水ぶくれへと変化していきます。これらの症状は、神経の分布に沿って胸や腹、背中、顔などの片側に見られることが大きな特徴です。
皮膚症状と痛みが同時に進行し、衣類が軽く触れる程度でも激しい痛みを感じるようになります。痛みは、眠れないほど鋭いものから、鈍い痛みまで個人差がありますが、皮膚の炎症が激しいほど痛みも強くなる傾向があります。
進行すると現れる症状
発症から2~3週間ほど経過すると、水ぶくれはかさぶたとなって乾き、自然に脱落して皮膚の炎症は落ち着いてきます。通常であればこれに伴い痛みも改善されますが、重症化したり治療が遅れたりすると、深刻な合併症を引き起こすことがあるので注意が必要です。
特に注意が必要なのは、皮膚症状が消えた後にも数ヶ月から数年にわたり強い痛みが続く「帯状疱疹後神経痛」です。これは神経そのものがウイルスによって深く傷ついてしまう後遺症で、患者さまの約10%程度で見られます。
また、顔面に発症した場合は、目や耳の神経にまで影響が及び、視力障害や角膜炎、顔面神経麻痺、めまい、難聴など日常生活に支障をきたす重い合併症を招くことがあります。
帯状疱疹の原因
帯状疱疹の直接的な原因は、かつて水ぼうそうを引き起こした「水痘・帯状疱疹ウイルス」の再活性化です。初めてこのウイルスに感染した際は水ぼうそうとして発症しますが、治療した後もウイルスは体から消え去るわけではありません。実は、脊髄近くの神経節という場所に、息を潜めるようにして一生涯住み着いています。
普段はこのウイルスが暴れ出さないよう、私たちの免疫システムが厳重に関しし、活動を抑え込んでいるため心配はいりません。しかし、何らかのきっかけにより免疫システムの働きが低下すると、眠っていたウイルスが再び増殖を始め、神経の束を通って皮膚へと移動し、激しい炎症と痛みを引き起こすのです。
外的要因
外的要因として挙げられるのが、過度のストレスや過労です。多忙な仕事や人間関係の悩み、激しい寒暖差などの物理的な環境変化は、自律神経のバランスを乱し、免疫システムの力を急速に低下させます。
季節の変わり目や、大きな環境の変化がある時期に発症者が増える傾向にあるのも、こうした外的なストレスが引き金となるためです。
内的要因
内的要因には、主に加齢による免疫システムの自然な低下があります。帯状疱疹は50歳代から発症率が急激に上昇し、80歳までに約3人に1人が経験するといわれています。これは、加齢とともにウイルスに対する抗体や細胞性免疫が弱まり、長年抑え込んできたウイルスが再活性化しやすくなるためです。
このほか、糖尿病や慢性疾患、ステロイド薬や免疫抑制薬の使用など、病気や治療そのものが免疫システムの働きを低下させている状態にある方も帯状疱疹を発症しやすくなります。
早めの治療で、症状の重症化を防ぎ、痛みの早期回復を目指しましょう。
当院では保険診療で帯状疱疹の治療を行っています。
帯状疱疹の診察・検査
帯状疱疹では、医師による視診と問診が主に行われます。体の片側に沿って現れる赤い斑点や水ぶくれ、それに先行するピリピリとした神経痛は非常に特徴的です。多くの場合、これらを確認することで診断が確定します。
診察では、発疹の分布が神経の通り道に一致しているか、痛みの性質はどうかを聞き取ります。
見た目だけで湿疹や単純ヘルペスとの区別が難しい場合には、補助的な検査として、迅速診断キットを使用することもあります。これは、ウイルス抗原の有無を5~10分程度で判定するものです。インフルエンザ検査のように短時間で結果が出るため、その場で確実な診断を行えます。
帯状疱疹は発症から72時間以内の治療開始が後遺症予防の鍵となるため、迅速な受診が大切です。素早い受診がその後の痛みや合併症のリスクを抑えることにつながります。
帯状疱疹後神経痛
リスク因子(この要素を持っていると帯状疱疹後神経痛になりやすい)としては
- 50歳以上
- 皮疹出現前の前駆痛がある、急性期の強い痛み、強い皮疹
- 糖尿病、免疫抑制者(HIV感染、免疫抑制剤、ステロイド内服中など)
- 三叉神経領域(特に眼神経:第1枝)の眼部帯状疱疹
- 帯状疱疹の発症から抗ウイルス薬の投与までに72時間以上経過している
当院では、必要に応じてペインクリニックへのご紹介・連携を行っています。
帯状疱疹の治療の治療方法
帯状疱疹の治療は、できるだけ早期に抗ウイルス薬を服用することが基本です。
発症から72時間以内に治療を始めることが推奨されており、ウイルスの増殖を抑え、症状の進行や後遺症のリスク軽減が期待できます。
主にバルトレックス(バラシクロビル)、ファムビル(ファムシクロビル)、アメナリーフ(アメナメビル)などの飲み薬が処方されます。
症状が重い場合には、入院による点滴治療が必要です。
また、神経の炎症を抑えるために痛み止め(消炎鎮痛薬や神経障害性疼痛治療薬)を併用することが一般的です。
外用薬
皮膚症状に対しては、抗炎症薬(スタデルム軟膏等)外用により、皮膚の治癒を促進します。
皮膚がじゅくじゅくしている場合は水痘瘡と同様にカチリ(フェノール・亜鉛華リニメント)が処方されることもあります。
内服薬
急性期の侵害受容性疼痛に対してはロキソニン(NSAIDs)やカロナール(アセトアミノフェン)が用いられ、神経障害性疼痛(帯状疱疹後神経痛)に対してはリリカ(プレガバリン)、ノイロトロピン(ワクシニアウイルス接種家兎炎症皮膚抽出液)、トリプタノール(アミトリプチリン)、ノリトレン(ノルトリプチリン)などが処方されます。
ただし、ロキソニンはバルトレックスやファムビルとの併用により腎機能障害のリスクが高まるため、特に高齢者や腎機能低下例では注意が必要です。
リリカやトリプタノールは、少量から開始して漸増投与が原則となっています。
なお、高齢者では副作用の観点から、アミトリプチリンよりもノリトレンが推奨されます。
その他の治療
痛みが強い場合は神経ブロック注射などの選択肢もあります。
これは、痛みの原因となっている神経の近くに局所麻酔薬や抗炎症薬などを直接注入する処置です。神経の興奮を一時的に遮断することで、痛みの伝達をブロックし、傷ついた神経の修復を促進する効果が期待できます。
この処置はペインクリニックが専門となるため、必要に応じてご紹介・連携を行います。
発症するとやっかいな帯状疱疹ですが、その予防にはワクチン接種が有効です。
50歳以上の方を対象とした「帯状疱疹ワクチン(生ワクチンまたは不活化ワクチン)」は、発症リスクを大きく減らし、万一発症した場合でも重症化を防ぐ効果があります。
特に高齢者や持病をお持ちの方には接種が推奨されます。
接種を希望される方はかかりつけ医や内科等にご相談ください。
受診の目安
帯状疱疹は、何よりも早期発見・早期治療が予後を左右する疾患です。受診の目安は、体の片側に「ピリピリ」「チクチク」とした違和感や痛みを覚え、その後に赤い発疹や小さな水ぶくれが現れたときです。
特に、症状が神経の走行に沿って帯状に広がっている場合は、一刻も早く皮膚科を受診してください。帯状疱疹の特効薬である抗ウイルス薬は、発症から72時間以内に服用するのがもっとも効果的とされており、治療が遅れるほど神経へのダメージが大きくなります。
目の周りや耳の近くに発疹が出た場合は、視力障害や顔面神経麻痺などの重篤な合併症を招く恐れがあるため、夜間や休日であっても受診を検討すべきです。
帯状疱疹のセルフケア・予防
帯状疱疹のセルフケアにおいて優先すべきなのは、安静と十分な栄養摂取です。この疾患は免疫システムの働きの低下が引き金となって発症するため、体に強い負荷をかけず、睡眠時間をしっかり確保して自己免疫力を高めることが回復への近道となります。
予防の観点では、帯状疱疹ワクチンの接種が有効な手段です。日本では50歳以上の方を対象にワクチン接種が推奨されており、発症率を大幅に下げるだけでなく、万が一発症しても重症化や帯状疱疹後神経痛への移行を防ぐ効果が期待できます。
日頃からストレスを溜め込まず、バランスのよい食事と適度な運動を心がけることも、体内のウイルスを抑え込むために重要です。
よくある質問
ここでは、患者さまから寄せられることの多いよくある質問にお答えします。
帯状疱疹は人にうつりますか?
帯状疱疹そのものが人にうつり、そのまま帯状疱疹として発症することはありません。しかし、原因となる水痘・帯状疱疹ウイルスは水ぼうそうにかかったことがない人に対しては、水ぼうそうとして感染させる可能性があります。
主な感染経路は、水ぶくれの中に含まれるウイルスへの接触です。水ぶくれがかさぶたになるまでは、患部をガーゼなどで覆い、タオルの共用や公共の浴場への出入りは避けましょう。
以前に帯状疱疹になりましたが、再発することはありますか?
かつては「一生に一度」と言われていた帯状疱疹ですが、実際には再発する可能性があります。一度は…薬剤師層して免疫ができても、加齢や病気、強いストレスによって免疫システムの働きが低下すると、体内に潜伏し続けているウイルスが再び活性化してしまうためです。
再発を防ぐためには、日頃の体調管理に加え、50歳以上の方であればワクチンの接種が非常に有効です。もし「以前と同じような痛み」を感じたら、早めに受診してください。
皮膚の発疹が消えたのに、痛みだけが残っているのはなぜですか?
皮膚の発疹や水ぶくれが治った後も痛みが続く状態を帯状疱疹後神経痛と呼びます。
これは、ウイルスが神経を激しく攻撃したことによって、神経そのものが変性したり傷ついたりしてしまい、炎症が治まった後も痛みの信号を出し続けている状態です。
特に高齢者や初期の痛みが非常に強かった方に残りやすい傾向があります。この状態になると通常の痛み止めが効きにくいこともあるため、神経障害性疼痛に特化したお薬での治療が必要になる場合があります。
帯状疱疹は早期治療が大切です。
まずはお気軽にご相談ください。

監修:
新宿駅前IGA皮膚科クリニック 院長 伊賀 那津子
日本皮膚科学会皮膚科専門医・医学博士
京都大学医学部卒業
